Procedimientos en Cirugía para la Obesidad
- Inicio
- Procedimientos en Cirugía para la Obesidad
Procedimientos en Cirugía para la Obesidad
Bariatrimedic
El programa de cirugía de pérdida de peso en Bariatrimedic, se centra en tratar la obesidad con estrategias modernas de tratamiento y reeducación en un nuevo estilo de vida.
Tratamiento quirúrgico
Elegir el mejor procedimiento para sus necesidades es algo que en Bariatrimedic lo sabremos asesorar. El equipo humano de Bariatrimedic está certificado en esta especialidad de la medicina, así como en el proyecto de ofrecer lo mejor para Usted y su familia.
Opciones de pérdida de peso quirúrgicas
Es importante entender los dos métodos que crean pérdida de peso en nuestros pacientes: La restricción y la malabsorción.
- La restricción se refiere a cuando un procedimiento quirúrgico cambia físicamente la capacidad del estómago, que limita el número de calorías que se pueden comer. Ejemplo: Banda gástrica ajustable, Gastrectomía en manga, Gastroplastía vertical con Banda.
- Malabsorción se refiere a cuando la cirugía se utiliza para acortar o pasar por alto parte del tracto gastrointestinal, lo que disminuye el número de calorías y nutrientes que el cuerpo absorbe cuando pasa el alimento. Ejemplo: Derivación biliopancreática o de Scopinaro, Derivación biliopancreática con Switch Duodenal.
- Y los procedimientos mixtos que reúnen las características de ambas técnicas mencionadas anteriormente. Ejemplo: Bypass gástrico en “Y” de Roux y Minigastric bypass.
Para saber más sobre cada tipo de cirugía que ofrecemos podemos ayudarle a concertar una cita en nuestras oficinas.

Opciones de pérdida de peso no quirúrgicas
Bariatrimedic también ofrece opciones de pérdida de peso no quirúrgicas para ayudar a los pacientes a alcanzar un peso saludable:
- Gestión médica de la pérdida de peso (Recomendable para pacientes con sobrepeso). Uso de anorexigénicos, combinado con un cambio en el estilo de vida que incluye los hábitos dietéticos y el incremento en la actividad física.
- El Sistema del Balón Intragástrico.
Para la pérdida de peso médica, los nutriólogos revisan la historia de alimentos y ejercicios de cada paciente como una parte importante de la evaluación médica. Los psicólogos ayudan a nuestros pacientes a abordar temas como la depresión, los trastornos alimentarios y el tabaquismo y otras adicciones, ayudando a nuestros pacientes a adoptar comportamientos saludables para lograr un estilo de vida saludable. Los instructores en actividades deportivas también pueden crear programas de ejercicio individualizado, incluyendo pruebas de estrés. Los medicamentos, como los supresores del apetito, se pueden prescribir para ayudar con la pérdida de peso.
El balón intrgástrico es una nueva opción de tratamiento no quirúrgico para pacientes que no lograron intentos previos de pérdida de peso mediante la dieta y el ejercicio solo.
Bypass Gástrico en “Y” de Roux
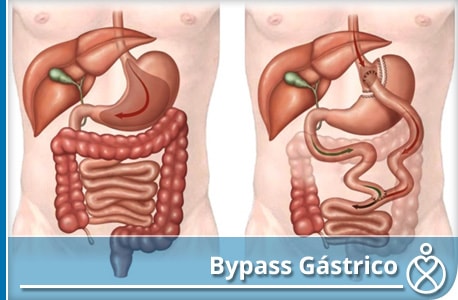
A través de los últimos 60 años de historia de la cirugía bariátrica, muchos procedimientos quirúrgicos se han desarrollado, adoptado, popularizado, y finalmente abandonado debido a los malos resultados a largo plazo o complicaciones inaceptables. Sin embargo, el procedimiento del Bypass Gástrico en “Y” de Roux (BPGYR) ha demostrado ser duradera, eficaz y seguro. Muchos creen que sigue siendo el procedimiento bariátrico “estándar de oro” con el cual todos los demás deben ser comparados.
Actualmente, existen numerosas variaciones en la construcción del BPGYR como el tamaño de la bolsa y de la longitud de las asas. La orientación y ascenso del asa alimentaria (retrocólica, retrogástrica, antecólica, antegástrica) también varía. La anastomosis gastroyeyunal se puede crear con una engrapadora lineal, circular y/o realizada a mano. La bolsa y anastomosis pueden o no pueden ser anillados. Sin embargo, a pesar de toda la variación, todos los procedimientos de BPGYR son básicamente similares en que todos ellos tienen una pequeña bolsa gástrica que desemboca en el intestino delgado de manera que el flujo de nutrientes es desviado del fondo gástrico y antro, el duodeno y el yeyuno proximal.
En la actualidad existe una gran cantidad de literatura publicada que describe el funcionamiento del BPGYR. 75-85% de los pacientes mantienen un promedio de más del 50% del exceso de pérdida de peso a largo plazo. La pérdida de peso después de un año está resultando ser un 65-75% de exceso. Un número considerable de trastornos relacionados con la obesidad como la diabetes mellitus tipo 2, hipertensión, apnea del sueño obstructiva, síndrome de ovario poliquístico, reflujo gastroesofágico, etc, se mejoran o resuelven por completo después de la cirugía con éxito. Recientemente, varios estudios aleatorizados prospectivos que compararon la cirugía de BPGYR con la cirugía de Manga Gástrica o la terapia médica señalan que el BPGYR suele ser muy superior en cuanto resultados tanto para la pérdida de peso y la mejora en la diabetes y otros trastornos metabólicos.
El BPGYR por laparoscopia como se realiza hoy en día, se ha convertido en un procedimiento mucho más seguro y más eficaz que sus antepasados. Sigue siendo el procedimiento estándar de oro con el cual todos los demás procedimientos bariátricos deben de ser comparados.
Derivación Biliopancreática y Derivación Biliopancreática con Switch Duodenal (SD)
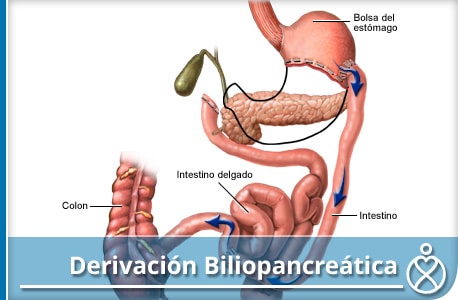
La derivación biliopancreática y/o procedimiento de Scopinaro (DBP) fue desarrollado en la década de 1970 por Nicola Scopinaro de Génova, Italia. La vesícula biliar es extirpada desde el inicio y aproximadamente ¾ del estómago es removido. Se restringe la ingesta del alimento y reduce la acidez. Divide el intestino delgado. Se anastomosa un asa del intestino delgado dividido al estómago para crear un canal alimentario. El alimento se mueve a través del canal alimentario con poca absorción del mismo.
Resultados.
Los estudios demuestran que, pacientes estudiados lograron perder el exceso de peso, el 74% en un año, el 78% en dos años, el 81% en tres años, el 84% en cuatro años y el 91% en cinco años. Ofrece altos índices en cambios en la absorción. Los pacientes estudiados fueron capaces de hacer más comidas que los procedimientos restrictivos.
Derivación Biliopancreática con Switch Duodenal (SD)
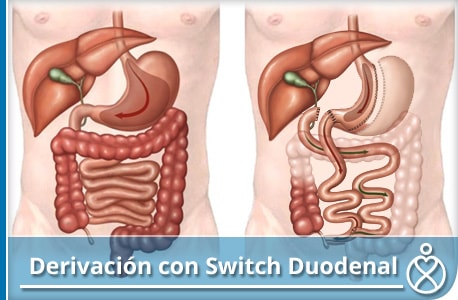
La derivación biliopancreática con cruce duodenal (DBP-SD), conocido simplemente como “cruce duodenal (SD)” fue creada en 1988 por Douglas Hess en Bowling Green, Ohio, y fue publicado por primera vez por PicardMarceau, en Québec, Canadá en 1993.
Hess incorpora cuatro componentes principales en el SD:
1) La Manga Gástrica (MG) con la escisión de la curvatura mayor para reducir significativamente la capacidad de volumen gástrico y posteriormente crear restricción de la ingesta de nutrientes (esencialmente una manga gástrica).
2) División del duodeno entre la válvula pilórica y el esfínter de Oddi. Esto preserva el vaciado del píloro normal y evita el síndrome de dumping visto con procedimientos que no utilizan el píloro.
3) Anastomosis (conexión) del íleon (intestino delgado distal) al duodeno de modo que los nutrientes pueden moverse hacia abajo al intestino delgado,
4) Utilizar el yeyuno a manera de “puente” (proximal del intestino delgado) que resulta con cambios en la absorción como se desee para la pérdida de peso.
Apoyándose en la experiencia de la Derivación Biliopancreática. La DBP-SD tiene un canal más largo común para reducir la probabilidad de deficiencias de vitaminas, minerales y proteínas.
La primera DBP-SD laparoscópica se llevó a cabo por Michel Gagner en 1999. De hecho, la Manga Gástrica laparoscópica (MG), fue inicialmente concebido como el primero de un procedimiento de dos pasos para crear el SD. La Manga Gástrica se realiza y después de algún período de tiempo y la pérdida de peso, el paciente es sometido a la segunda etapa de la SD, que sería la derivación intestinal. El objetivo de la puesta en escena del SD era reducir la morbilidad perioperatoria de este complejo procedimiento. Posteriormente, la Manga Gástrica fue adaptada y aceptada como un procedimiento autónomo y primario. Para este fin se utilizaron bujías y/o dilatadores más pequeñas para lograr más restricción.
El Procedimiento del SD.
El primer paso del procedimiento es hacer una Manga Gástrica. A diferencia de la Manga Gástrica laparoscópica como procedimiento único, el tamaño de la bujía y/o dilatador para el SD es mayor. No debería ser menor que 60 Fr, (si el SD se llevarán a cabo como un paso del procedimiento). Las hernias de hiato, si se identifican, se cierran selectivamente por la mayoría de los cirujanos. El engrapado comienza en el antro distal con preservación del antro. El duodeno se diseca en sentido posterior, que separa claramente del ligamento duodeno-hepática. Después de la movilización, el duodeno se divide con la grapadora de corte lineal y un cartucho de 60 mm de 1,5 a 2 cm distal al píloro. El refuerzo de la línea de grapas puede ser útil. El Bypass intestinal distal comienza en la válvula íleo-cecal, el canal común está creado para ser sólo de 75 a 100 cm de la válvula íleo-cecal. El asa alimentaria se divide en 250 cm de la válvula íleo-cecal y es anastomosado al duodeno post-pilórico. Este duodeno-ileo anastomosis se puede realizar con diferentes técnicas (con engrapadora circular, engrapadora lineal o totalmente hecho a mano). La realización de esta anastomosis a mano es considerada por muchos cirujanos que es preferible y es la técnica más comúnmente aplicada. La entero-entero-anastomosis 75-100 cm proximal a la válvula íleo-cecal, se crea de manera similar a otras anastomosis intestinales. Los espacios mesentéricos y el espacio de Petersen deben de ser cerrados con suturas no absorbibles para evitar una hernia interna.
Tanto a corto plazo y la pérdida de peso a largo plazo después de SD superan a la de cualquier otra operación. Los beneficios para los pacientes con síndrome metabólico están bien documentados, así como la resolución proporcional de las comorbilidades. En general, el rendimiento de los SDes superior al procedimiento del Bypass Gástrico en “Y” de Roux (BPGYR). Sin embargo, los pacientes con SD necesitan estrictamente suplementos de vitaminas incluyendo vitaminas liposolubles, calcio y minerales.
A pesar de los excelentes resultados, el número de casos de SD anual, continúa disminuyendo, impulsado por la preferencia del paciente por otros procedimientos bariátricos. Actualmente la MG y el BPGYR son los procedimientos bariátricos más utilizados en la U.S.A., así como en todo el mundo.
Recientemente se modificó el SD. El procedimiento SADI (Singleanastomótica duodeno-íleo anastomosis) es un tipo diferente de la reconstrucción de derivación de los SD tradicionales. Además, la transformación de la manga para un Bypass gástrico en Y de Roux u omega en asa es una opción para pacientes con Manga Gástrica fallida. Otros resultados con estas variantes son necesarios antes de que puedan ser considerados como procedimientos convencionales.
Bypass Gástrico de una sola Anastomosis
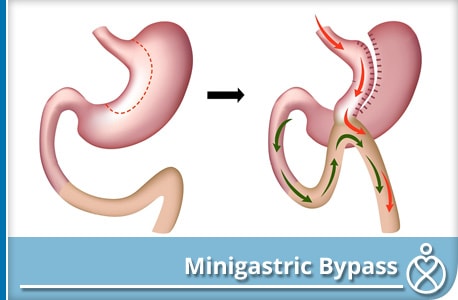
También llamado Minigastric Bypass, Asa de Omega, y/o BAGUA; fue realizada por el Dr. Robert Rutledge en 1997. Cada vez más cirujanos bariátras realizan este tipo de procedimiento en todo el mundo, en particular a aumentado en los últimos años en Europa y Asia. Varios estudios han demostrado que es una operación bariátrica rápida, segura y eficaz, La operación consiste en dos componentes: en primer lugar, un reservorio largo y estrecho sobre la curvatura menor del estómago y en segundo lugar, una derivación de 200 cm a partir del ángulo duodeno-yeyunal con una sola anastomosis antecólica de una gastro-yeyunoanastomosis (GYA), que puede ser realizada a mano o mecánicamente con engrapadora y que conduce a significativos cambios en la absorción de grasas.
Técnica Quirúrgica
Creación de la bolsa gástrica.
La curvatura menor del estómago se identifica en el nivel o justo distal a la “pata de cuervo”. Aquí, se introduce al epiplón gastro-hepático y la engrapadora divide al estómago (no completamente) en un ángulo recto a la curva menor. Una aplicación de una bujía y/o dilatador de 36 Fr se utiliza por el anestesista para calibrar este reservorio, y el estómago es dividido hacia arriba paralelo a la curvatura menor, por lo que se crea una bolsa gástrica estrecha, y longitudinal. El fondo del estómago no forma parte del nuevo reservorio gástrico. Este reservorio es menos propenso a la dilatación y/o ensanchamiento en el futuro ya que no cuenta con un píloro.
La realización de los 200 cm de malabsorción del Bypass yeyunal.
El epiplón se retrae de izquierda a derecha para permitir la identificación exacta de la unión duodeno-yeyunal (ligamento de Treitz). Una vez identificado el intestino delgado a 200 cm distal al ligamento de Treitz, es a este niveldonde se realiza una anastomosis al nuevo reservorio de forma antecólica.
Algunos cirujanos varían la longitud del intestino delgado por alto de acuerdo con el índice de masa corporal, con segmentos de intestino delgado más largos en pacientes superobesos. Se debe tener cuidado de tener al menos 300 cm de intestino delgado en el asa eferente para evitar un mayor riesgo de efectos secundarios debido a la mala absorción.
Para reducir al mínimo posible el reflujo biliar, algunos cirujanos realizan suturas adicionales entre el asa biliopancreática aferente y la bolsa gástrica. Clínicamente el reflujo biliar relevante es reportado en la literatura en el rango más bajo de porcentaje de un dígito y se puede corregir fácilmente mediante la conversión a un Bypass Gástrico en Y de Roux o un entero-entero anastomosis.
Hasta el día de hoy no hay evidencia de que el Bypass gástrico de una sola anastomosis promueva el desarrollo de cáncer de esófago o gástrico, aunque esta cuestión (debido a la falta de estudios a largo plazo) no se puede responder definitivamente.
La pérdida de peso esperada es al menos comparable al Bypass Gástrico en “Y” de Roux o incluso mejor (rango 30-40% pérdida de peso corporal). Lo mismo es cierto para la resolución de las comorbilidades, especialmente la diabetes.
Este procedimiento ha demostrado ser técnicamente sencillo, seguro y eficaz, lo que resulta en la pérdida de peso permanente, siendo fácilmente revisable moviendo la anastomosis, y de ser necesario reversible.
Manga Gástrica
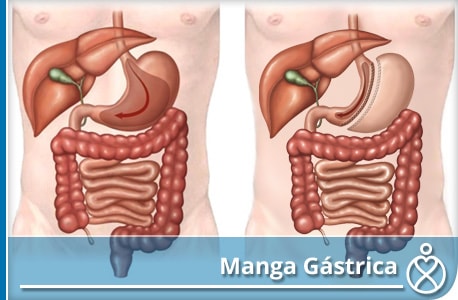
La Manga Gástrica Laparoscópica (MG), fue concebida como un primer paso de un procedimiento de dos etapas que incluyó un Switch Duodenal en el año 2000 popularizado por el Dr. M. Gagner. Posteriormente, con el uso de bujías más pequeñas, la operación fue adoptada como un procedimiento primario. Con el tiempo la MG se ha convertido en el procedimiento más popular del mundo, mas no quiere decir, que esta sea la mejor opción. La mayoría de los estudios han demostrado que la MG es eficaz para la pérdida de peso y los resultados en la mejoría e incluso la resolución de las comorbilidades como la diabetes tipo 2.
Procedimiento.
La operación se inicia mediante el uso de dispositivos de energía para dividir los vasos gástricos cortos dela curvatura mayor del estómago desde el antro al ángulo de His. La mayoría de los cirujanos movilizan completamente la cara posterior del estómago, y lisan todas las adherencias de la transcavidad de los epiplones y la cara anterior del páncreas (más que detrás del antro). El pilar izquierdo es expuesto para investigar la presencia de una hernia de hiato. La mayoría de los cirujanos cerrarán de forma selectiva las hernias de hiato que se identifiquen durante el procedimiento. Algunos cirujanos también movilizan a la almohadilla de grasa cerca de la unión gastroesofágica para identificar mejor a esta área y de primera necesidad en consecuencia. Una bujía y/o dilatador se introduce por vía transoral (32-40Fr) y se coloca a tope la curvatura menor. El engrapado comienza 1-6 cm proximal al píloro y con el objetivo lateral a la bujía. Las estenosis se evitan en la incisura angularis evitando un engrapado demasiado cerca (o apretado) a la bujía. También hay que evitar un engrapado del esófago o muy cerca de la unión GE, ya que la mayoría de las fugas se producen distal o cerca de la unión GE. La elección de la altura de grapa apropiada depende del espesor del tejido gástrico y varía según el sexo, índice de masa corporal y el sitio de estómago. El espesor de la pared tiende a disminuir de distal a proximal. El tiempo de compresión apropiada es necesario, especialmente en el tejido de espesor. La mayoría de los cirujanos reforzarán la línea de grapas con el fin de disminuir el sangrado y fugas. Las opciones de refuerzo incluyen sobresuturar o imbrincar la línea de engrapado. Las pruebas de hermeticidad de la manga gástrica y el uso de drenaje se dejan a la discreción del cirujano.
Resultados.
Al igual que en el BPGYR, la mayor parte de la pérdida de peso se consigue en los primeros 2 años (> 70% de exceso de pérdida de peso para el IMC inferior a 50). La recuperación de peso y la dilatación de la bolsa gástrica se puede ver a partir de entonces. A los 5 años, hay una pérdida de peso sostenida en el intervalo de 50 a 60% de exceso de peso.
Para pacientes superobesos, un enfoque de dos etapas (MG primero seguido por la terminación de un SD y/o BPGYR) ha reducido la mortalidad y morbilidad de los procedimientos que se realizan en una sola etapa. La complicación más temida de la MG son las fugas gástricas (1-2%), que aparecen normalmente varios días después de la cirugía y en su mayoría situado cerca de la unión GE. La mayoría de las fugas son ahora tratados con endoprotesis colocados endoscópicamente totalmente cubiertos de nitinol, que se dejan en el lugar durante varias semanas, y drenaje de las potenciales colecciones. El reflujo gastroesofagico se mejoró en el 80% de los pacientes, pero en algunos puede permanecer o empeorar y requerir tratamiento médico prolongado o la conversión a un Bypass Gástrico en “Y” de Roux. Las fallas de pérdida de peso pueden ser tratados con una variedad de opciones incluyendo la re-manga gástrica quirúrgica, la conversión a BPGYR y/o SD. La selección de los pacientes es muy importante.
Banda gástrica ajustable
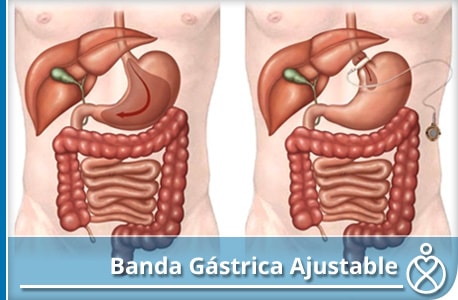
La banda gástrica ajustable es de silicona suave y está equipado con un balón inflable firmemente unida. Este globo está conectado por un tubo a un puerto de acceso.
La banda se coloca alrededor de la parte superior del estómago por medio de cirugía de laparoscópica a fin de crear una pequeña bolsa. Esta pequeña bolsa se encuentra por encima de la banda y tiene una capacidad de 15-20ml. El estómago restante se encuentra por debajo de la banda. La banda de ayuda a los pacientes a reducir peso por 2 mecanismos:
Al restringir la cantidad de comida que el estómago puede contener en cualquier momento mediante la inducción de una sensación precoz de saciedad y al reducir el vaciado de la bolsa, lo que disminuye la ingesta de alimentos.
El tamaño de la salida de la bolsa se ajusta mediante el ajuste del volumen de fluido en el globo a través del puerto de acceso. El puerto de acceso se encuentra debajo de la piel por lo general en la parte superior del abdomen y es fácilmente accesible por el médico que lo trata con una aguja especial.
Dado que la inserción de la banda gástrica ajustable no implica ningún engrapado, la resección o el acortamiento de cualquier parte del estómago o el intestino, hace que la función del aparato digestivo se mantenga intacta. Todo el alimento ingerido será absorbido por el cuerpo de la misma manera que era antes de la operación. La pérdida de peso se consigue ayudando a inducir la sensación temprana de saciedad después de comer cantidades considerablemente más pequeñas de alimentos que antes de la cirugía. Es muy importante evitar alimentos de alto contenido calórico, tales como helados, natillas y chocolates.
La operación
La inserción de la banda gástrica ajustable se hace generalmente a través de abordaje laparoscópico. Cinco pequeñas incisiones se realizan en el abdomen para introducir un laparoscopio, así como los instrumentos y la banda gástrica ajustable que se coloca en el extremo superior del estómago.
Una vez que la banda se coloca en posición, el puerto de tubo y el acceso de conexión se inserta y se fija a la pared abdominal superior. Todas las incisiones se cierran con suturas absorbibles que no necesitan ser removidos.
¿Cuánto peso se puede esperar a perder?
El peso se perderá poco a poco y debe comenzar inmediatamente después de la cirugía. La cantidad de pérdida de peso dependerá en parte de la cantidad de fluido inyectado en el globo para proporcionar una sensación de saciedad. Más importante aún, la cantidad de pérdida de peso a largo plazo dependerá del paciente, es decir, del cuidado con que el paciente siga las recomendaciones con respecto a los hábitos alimenticios, la dieta y el ejercicio. La dosis recomendada de pérdida de peso que nos gustaría ver es de 0,5 – 1,0 kg por semana. En promedio, se espera que el 50-60% de exceso de peso se perderá a largo plazo.
Esto también significa un compromiso a largo plazo para el seguimiento de su clínica de bariatría, como muestran los datos claramente la importancia del seguimiento para la pérdida de peso exitosa.
Resolución de Co-morbilidades
Las comorbilidades relacionadas al peso como la diabetes, la apnea obstructiva del sueño y la hipertensión se pueden resolver junto con la pérdida de peso exitosa.
Balón Intragástrico
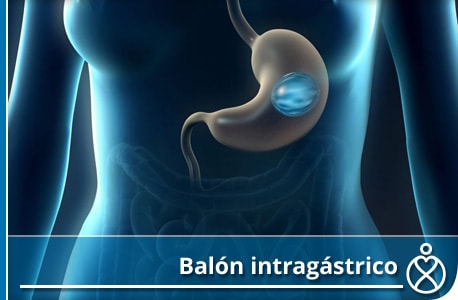
Un balón intragástrico es un nuevo tipo de procedimiento para la pérdida de peso. Es un balón de silicón que se rellena de solución salina y se coloca en el estómago, lo que ayuda a perder peso mediante la limitación de la cantidad que puede comer. Este procedimiento se realiza mediante endoscopia superior bajo sedación. También hace que se sienta lleno más rápido. Este procedimiento es una opción si Usted tiene sobrepeso o son obesos, y la dieta y el ejercicio no han trabajado para Usted. Al igual que otros procedimientos de pérdida de peso, un balón intragástrico requiere compromiso con un estilo de vida más saludable. Es necesario hacer cambios saludables permanentes en su dieta y hacer ejercicio con regularidad para ayudar a asegurar el éxito a largo plazo del procedimiento de balón intragástrico.
¿Por qué se realiza?
La colocación de un balón intragástrico ayuda a perder peso. La pérdida de peso puede disminuir su riesgo de potencialmente graves problemas de salud relacionados con el peso, tales como: La enfermedad cardíaca y accidente cerebrovascular, Hipertensión Arterial, Apnea del sueño, Diabetes tipo 2. Un balón intragástrico y otros procedimientos de pérdida de peso o cirugías normalmente se llevan a cabo sólo después de haber intentado bajar de peso mediante la mejora de su dieta y hábitos de ejercicio.
¿A quién va dirigido?
Un balón intragástrico puede ser una opción para usted si: Su índice de masa corporal (IMC) es de entre 30 y 40. Que esté dispuesto a comprometerse con los cambios de estilo de vida saludable y regular de seguimiento médico, así como a participar en la terapia conductual. No ha tenido ninguna cirugía previa del estómago o cirugía esofágica. El balón intragástrico no es la elección correcta para todos los que tienen sobrepeso. Un proceso de selección le ayudará a su médico a ver si el procedimiento podría ser beneficioso para usted.
Cirugía de Revisión
Si usted fue sometido a una cirugía Bariátrica en el pasado y no obtuvo la reducción de peso deseado, a través de la medición del IMC, usted puede ser candidato a cirugía Bariátrica de revisión.
Es necesario tener información del procedimiento realizado en el pasado, analizar factores personales, hábitos alimenticios, para determinar la causa por la cual no se obtuvo la reducción de peso deseado.
¿Cuándo se considera falla?
- Pérdida de menos del 50% del exceso de peso en 2 años.
- Si no hay mejoría en la calidad de vida del paciente.
- Hay Re-ganancia de peso.
- Presencia de síntomas relacionados al procedimiento inicial que disminuyen la calidad de vida del paciente.
¿Es posible convertir un Procedimiento Bariátrico Antiguo en un Procedimiento Bariátrico más Moderno?
La respuesta es sí. Si a Usted, se le realizo una gastroplastia vertical con banda, una banda gástrica ajustable, una banda gástrica no ajustable y/o una manga gástrica y no bajo de peso en forma adecuada o a experimentado efectos indeseables, se puede convertir a un procedimiento de tipo mixto, con muchos mejores resultados.
Segunda Opinión

En Bariatrimedic somos un centro de referencia para una Segunda Opinión que consiste en la realización de una interconsulta con uno o más especialistas y sub-especialistas que analizan un caso médico. El paciente tiene derecho a recibir por escrito la información necesaria por parte de su actual médico tratante para obtener una segunda opinión sobre el diagnóstico, pronóstico o tratamiento relacionados con su estado de salud. Cuando un paciente se encuentra en alguna de estas situaciones, le asaltan dudas como: ¿Será que si tengo esa enfermedad? ¿No habrá algún tipo de error en el diagnóstico? ¿Será este el tratamiento más adecuado? ¿No existirán otras opciones terapéuticas?
¿Qué características debe poseer una Segunda Opinión?
1. INDEPENDENCIA: Es decir, no podrá estar condicionada a intereses ajenos a los del paciente, lo que significa que debe ser una opinión INDEPENDIENTE de la entidad que realiza y/o sufraga el costo del tratamiento. “Nosotros somos un equipo completamente independientes”.
2. IDONEIDAD: La calidad científica de quien provee una segunda opinión debe estar acreditada más allá de cualquier duda, y en muchos casos deberá ser interdisciplinaria, pues de acuerdo a las estadísticas internacionales, en más de un 50% de los casos analizados, se ha requerido la participación multidisciplinaria de varios especialistas.
3. OPORTUNIDAD: La prestación de este servicio requiere del respaldo de una red de especialistas e instituciones médicas que garanticen de manera oportuna una respuesta en un tiempo razonable.
¡Contáctenos!
Av. Belisario Domínguez No. 2549 Pte., Col. Obispado, 64060, Monterrey, N.L., México.
www.bariatrimedic.com
Nuestros Servicios
Certificación

